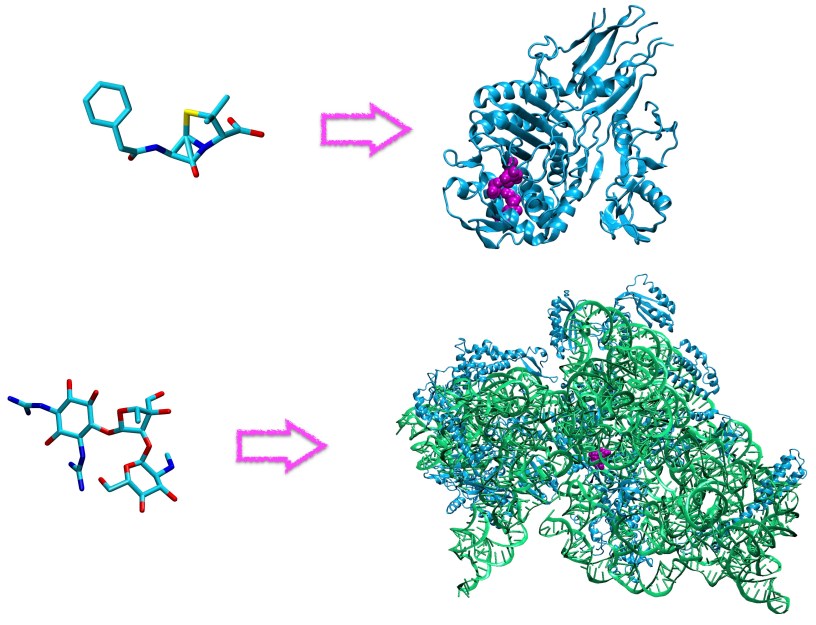
Le terme antibiotique désigne une molécule, d’origine naturelle ou synthétique, qui va détruire ou bloquer la croissance de bactéries. Pour ce faire, un antibiotique va interférer avec divers processus indispensables au bon développement des bactéries, tels que la synthèse de leur paroi, de l’ADN ou de leurs protéines. À l’échelle cellulaire, un antibiotique agit en se fixant de manière spécifique aux molécules responsables de tous ces processus, c’est à dire des protéines. Cette action très spécifique fait que les antibiotiques sont sans effet sur les virus ou champignon (d’où le célèbre slogan qui a inspiré le titre de cette note).
Il existe un très grand nombre (environ 10 000) de substance antibiotiques d’origine naturelle, le plus souvent produites par des champignons, ou des bactéries pour lutter contre d’autres bactéries. On peut donc dire qu’à l’origine les antibiotiques sont des toxines. Et une petite fraction d’entre eux (150) peuvent être exploités en thérapeutique humaine.
L’utilisation de moisissures pour le traitement des infections est avéré dès l’antiquité, mais on fait souvent commencer l’histoire des antibiotiques à la découverte de la pénicilline par Alexander Fleming en 1928 : De retour de congés, ce pharmacologue retrouve ses cultures bactériennes contaminées par une moisissure étudiée par son voisin de laboratoire. Or il semble que cette contamination par le champignon Penicillium notatum a entravé la croissance des bactéries. Il faudra néanmoins encore une quinzaine d’années, et l’implication de deux autres chercheurs (Ernst Boris Chain et Howard Walter Florey), pour isoler la substance produite par le champignon, la pénicilline donc, prendre la mesure du potentiel de cette molécule dans la lutte contre les maladies infectieuses, et trouver un moyen de produire celle-ci en grande quantité. À l’issue de la seconde guerre mondiale, la pénicilline occupe une place centrale pour soigner les soldats blessés, et en 1945 nos trois compères reçoivent le Prix Nobel de Médecine pour leurs travaux.
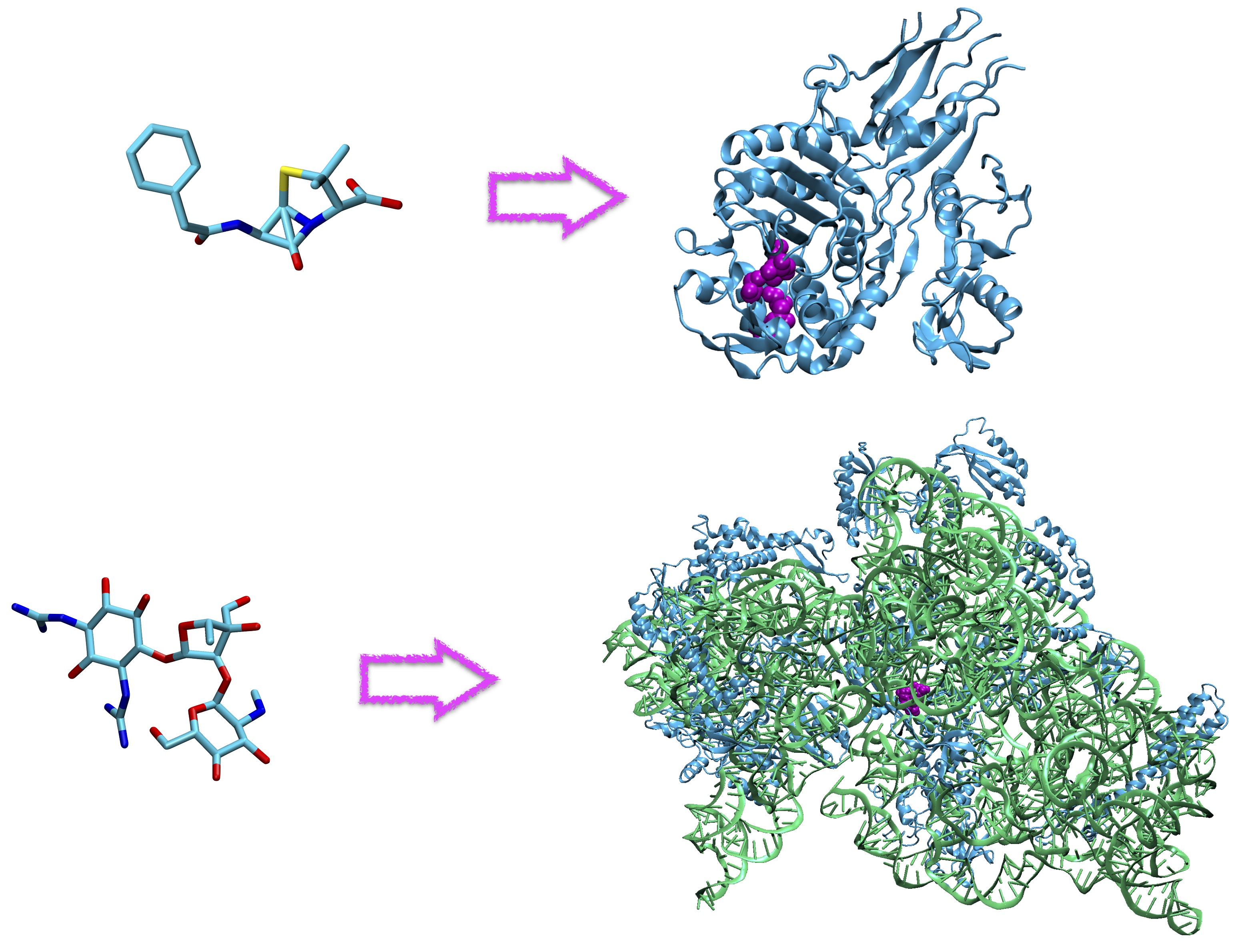
Après la guerre, de nombreux autres antibiotiques seront synthétisés pour combattre diverses maladies (comme la tuberculose). Mais leur usage massif entraine rapidement l’apparition d’antibiorésistances, avec des bactéries dont les protéines ont muté (si bien que les antibiotiques qui les ciblaient ne peuvent plus s’y fixer correctement), ou qui vont produire des protéines capable de détruire les molécules antibiotiques. Ainsi dès 1940 des chercheurs identifient les β-lactamases, une famille d’enzymes qui dégradent la pénicilline. En guise de contre attaque, on peut administrer aux patients de l’acide clavulanique, une molécule qui se fixe aux β-lactamases et inhibe leur activité destructrice, permettant ainsi à la pénicilline (ou un antibiotique apparenté, tel que l’amoxicilline) d’agir.

La lutte contre l’antibiorésistance passe également par la recherche de nouveaux composés présentant des propriétés antibactériennes. Parmi eux, les peptides antimicrobiens (PAM) sont des petites protéines comprenant de 12 à 50 acides aminés, qui sont souvent d’origine naturelle et jouent un rôle dans le système immunitaire de l’organisme qui les produit. La plupart des PAM agissent en s’insérant dans la membrane interne de la bactérie, ce qui va aboutir à la perforation de celle-ci (en mode Poinçonneur des Lilas). Mais certaines bactéries produisent déjà des protéines capables de dégrader les PAM. Décidément, dans notre combat contre les bactéries il faut savoir faire preuve d’une créativité toujours renouvelée !