L’oxygène est un élément indispensable à la vie chez les animaux, où il sert à la conversion de nutriments (et notamment le glucose) en énergie au niveau des mitochondries. Cette conversion se fait d’ailleurs via un processus enzymatique mis en évidence par Otto Warburg, ce qui lui a valu le Prix Nobel de Médecine en 1931.
Au cours de l’évolution, les organismes vivants ont donc développés diverses stratégies afin de s’assurer que les cellules sont suffisamment alimentées en oxygène. On trouve ainsi dans la carotide des cellules capable de mesurer la teneur en oxygène du sang. Ces capteurs peuvent alors communiquer avec le cerveau afin de contrôler notre rythme respiratoire, ce qui va par exemple permettre à l’organisme de s’adapter en cas d’un niveau d’oxygène trop bas (hypoxie). Ce mécanisme a été mis en évidences par Corneille Heymans, et ses travaux ont été récompensés par un Nobel de Médecine en 1938.
Une autre stratégie du corps pour contrer les situations d’hypoxie repose sur une hormone glycoprotéique (soit une protéine sur laquelle sont également fixés des sucres), l’érythropoiétine. Vous avez sans doute déjà entendu parler d’elle, mais sous un autre nom, puisqu’il s’agit de la tristement célèbre EPO, qui est utilisée comme agent dopant dans le milieu sportif. L’EPO a en effet pour rôle d’induire la production de globules rouge par l’organisme, globules qui permettront à leur tour d’augmenter l’apport en oxygène des cellules. La prise d’EPO contribuera ainsi à augmenter l’endurance et les performances des sportifs dopés, mais son utilisation n’est pas sans danger ! Une quantité trop importante de globules rouges dans le sang peut entraîner une hyper viscosité de celui-ci, ce qui va aboutir à la formation de caillots, thromboses, AVC et autres défaillances cardiaques.
Une alternative au dopage plus saine pour les sportifs consiste à s’entraîner en altitude, c’est à dire dans une atmosphere appauvrie en oxygène. Cette hypoxie légère va justement activer le gène codant l’EPO, et le système de régulation de production de la protéine en fonction du taux d’oxygène a été étudié en détail par Gregg Semenza et Peter Ratcliffe, qui ont montré comment il fonctionne dans tout l’organisme, et pas seulement les cellules rénales où la protéine est fabriquée.
Ce système de régulation met en jeu une machinerie protéique complexe, impliquant plus de 300 gènes et protéines, qui comprend notamment le complexe HIF (pour hypoxia-inducible factor : facteur induit par l’hypoxie) qui va justement se fixer sur un fragment d’ADN situé à proximité du gène de l’EPO. Comme son nom l’indique, le complexe HIF est d’autant plus présent dans les cellules lorsque leur taux d’oxygène est en baisse. Alors qu’en temps normal (en situation de normoxie) le protéasome est chargé de dégrader HIF à l’aide de l’ubiquitine, le complexe se trouve protégé (et donc suceptible d’induire la production d’EPO par la cellule) en situation d’hypoxie. Il restait donc à comprendre comment fonctionne cette protection.
Parallèlement aux travaux de Semenza et Ratcliffe, le cancérologue William Kaelin se penchait sur le syndrome de von Hippel-Lindau, une maladie génétique qui entraîne une probabilité accrue de cancers dans les familles porteuse d’une mutation sur le gène VHL. Or il se trouve, que dans sa version saine, ce même gène voit lui aussi son expression modulée par le taux d’oxygène dans nos cellules. Et des études ultérieures ont montré que la protéine produite par ce gène (on l’appellera aussi VHL) peut alors interagir avec HIF et favoriser sa dégradation par le protéasome.
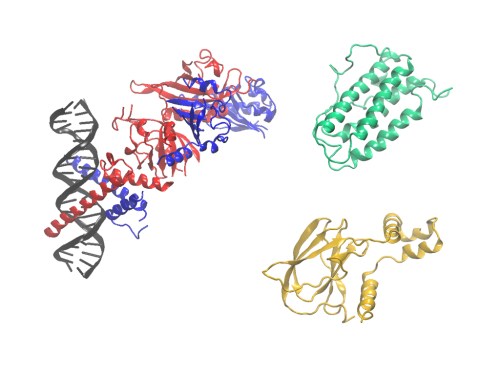
En résumé :
- En cas de normoxie (taux d’oxygène normal), HIF se fait mettre le grappin dessus par VHL, ce qui entraine sa dégradation.
- En cas d’hypoxie (taux d’oxygène insuffisant), HIF est protégé contre la dégradation, ce qui lui permet d’aller s’accumuler dans le noyau cellulaire, où il va interagir avec l’ADN et induire la production d’EPO.
Le système de mesure du taux d’oxygène environnant joue un rôle essentiel dans notre organisme, notamment lorsque les cellules modulent leur métabolisme (i.e, leurs besoins énergétiques) en fonction de l’oxygène disponible. Mais il impacte également d’autres fonctions, comme par exemple notre système immunitaire, ou le développement de l’embryon durant la grossesse. Inversement, des dysfonctionnements dans ce processus sont associés à de nombreuses pathologies, telles que de l’anémie (due à une trop faible production d’EPO), des cancers ou des maladies cardio-vasculaire. On comprend donc aisément pourquoi ce système est actuellement ciblé dans des travaux de recherche pharmacologique, et pourquoi Kaelin, Ratcliffe et Semenza se sont vu décerner le Prix Nobel de Médecine en 2019, pour leurs découvertes sur la façon dont les cellules perçoivent et s’adaptent à l’oxygène disponible.